前回コラムで来年2017年度からのスタートを目指している医師の「新・専門医制度」について少し見てきたが、ここに来て制度設計を進めている関係者の間で「開始時期の延期」を求める意見や議論が活発化している。
・準備不足で医療現場や地域医療に混乱が生じる。
・専門医養成プログラムの策定を急ぐ病院の中には期限が迫り慌てている施設もある。
・地域・診療科による医師偏在が更に進む懸念がある。
・第3次医療崩壊を招く懸念がある。
※医療関係者の間では第1次医療崩壊が新臨床研修医制度、第2次が小泉改革との声がある。これについては様々な意見があると思う。
といったような「延期」派の意見がある一方で、
・(新・専門医制度への移行を準備している)現場に混乱が生じないよう、予定通り来年2107年4月からの養成開始に移行したい。
・新・専門医養成プログラムの申請を行っている病院などでは、専攻医の受け入れ体制の整備を進めている。もし延期すれば病院の計画が大きく狂い、経営にも悪影響を及ぼす可能性がある。
・予定通りスタートして動かしながら改善すべき点があれば改善すれば良い。
といった「予定通り開始」すべきと主張する人たちもいる。
新専門医制度の開始時期とその内容を巡る議論は平行線を辿っているようである。
さて、どうなるのか・・・、引き続き推移を見守りたい。
この新・専門医制度は国民や患者に対して、より良い医療(質の高い医療)を提供する事が目的であるが、大学病院、大病院、中小民間病院、開業医など様々な利害が交錯する為、なかなか合意形成が難しいだろう事は容易に推測できる。
新専門医制度に移行すると専攻医(専門医を目指す若手医師)に研修プログラム(新専門医制度下の専門医養成プログラム)を提供できる大学病院や有力病院に、専門医取得を目指す若手医師が当然の事ながら集中する事が予想される。
そして、指導医クラスの医師たちの間でも当然それら施設の(少ない)ポストを巡って熾烈な椅子取りゲームが展開されるようになるかもしれない。転職を検討する医師も自分の診療科、専門領域に若手医師が充実しているかどうか、はたまた自分の上司になる医師は?、部下になる医師は?といった観点から病院の優勝劣敗が益々進むかも知れない。
若手医師が多く在籍していれば指導医や医長クラスの医師は部下を多く持つ事から(指導は大変かもしれないが)、雑務や当直の回数など業務負担は少なくなるだろうし、何より症例が多く集まる都市部のブランド病院に勤務したいと考える医師が益々増えるのではないか、というのが「新・専門医制度延期」派の意見のひとつである。
そんな中、都道府県別・診療領域別の定数枠を設定してはどうか、という意見も出てきておりまだまだ新・専門医制度は開始時期もその中身も流動的なようだ。
仮にだが、新・専門医制度が延期されるとしても既存の(学会主導)の専門医制度が存在しているので、専攻医の方は目指す領域の専門医取得に向けて、そして既に専門医をお持ちの医師の方々はご自分の専門医資格の維持について基本領域及び各専門領域(sub-specialty)の学会HPなどで情報収集をして、必要な準備と手続きを怠らなければ問題は無いだろう。
専門医資格は医師にとって一つの重大関心事であり、医師が転職を検討する際に病院側が提示する医師求人募集条件や年俸提示にも専門医資格の有無が多少なりともその医師に対する評価を左右する傾向がある事は否めない。
新専門医制度の動向を見守りたい。
専門医資格の有無に関わらず、転職を検討している医師の方は我々医師転職コンシェルジュへ気軽にお問い合わせください。
求めるライフスタイル、職場環境をご提供できるような転職支援を行います。
医師転職コンシェルジュをご利用頂いた方の医師転職成功事例
医師転職コンシェルジュへの医師登録はコチラ
今日は新しい専門医制度について見ていきたい。
日々各科の医師の方々とお話をする中で、「専門医資格の維持」という課題(悩み)が話題として上がる事が少なくない。
現在の専門医制度は各学会が独自に認定しているものだが、これを第三者機関である「一般社団法人日本専門医機構」(日本医学会連合、日本医師会、全国医学部長病院長会議、四病院団体協議会、がん治療認定医機構、18基本診療領域学会の代表などで構成)が一元管理する「新・専門医制度」へ移行させようという検討が進んでいるのである。
各学会と密接に連携を図りながら新しい専門医制度への移行を進めつつあるという話は多くの医師が知るところであるが、その中身についてはよく知らないという人も多く、専門医資格の維持や取得を考えている医師の方々の心配の種ともなっている。
この新・専門医制度は来年2017年度からの開始(新制度による後期研修開始)を目指しており、その3年後の2020年度に新制度に切り替わって最初の専門医が生まれるというタイムスケジュールのようである。
新・専門医制度について
新・専門医制度の骨子・概要は以下の通り。
○専門医制度は二段階制とする(基本領域とサブスペシャルティ領域)。
○専門医の認定は各学会ではなく、中立的第三者機関で行う。
○専門医育成は研修プログラムに従って行う。中立的第三者機関では研修プログラムの評価・認定、研修施設のサイトビジットを行う。
○総合診療専門医を基本領域に位置づける。
新・専門医制度の流れ
初期臨床研修(2年間)修了→19の基本領域から1つを選択・研修(3年間 or more)→専門医資格取得
29領域(現時点)のサブスペシャリティ(sub-specialty)専門医取得には更に3年間(or more)の研修が求められる。
○19領域の基本診療科
・内科
・皮膚科
・外科
・産婦人科
・耳鼻咽喉科
・脳神経外科
・麻酔科
・小児科
・精神科
・整形外科
・眼科
・泌尿器科
・放射線科
・救急科
・リハビリテーション科
・形成外科
・病理
・臨床検査
・総合診療科 ←これまでの18基本領域に新たに追加される
新・専門医制度が浸透するまでには相応の時間を要すると思われるが、2024年までの移行期間(学会・領域により2025年、2026年も有り)の間はsub-specialty専門医を含め現在の専門医を「学会認定専門医」、そして新・専門医を「機構認定専門医」と呼び区別するようである(専門医としての扱いは同等)。そして移行期間経過後は「機構認定専門医」が唯一の「専門医」資格となる見通し。
既存の学会専門医は一定の移行期間(救済措置)を経て、新専門医(機構専門医)に収斂されていくという事らしい。
専門医資格は医師にとって一つの重大関心事であり、医師が転職を検討する際に病院側が提示する医師求人募集条件においても専門医資格の有無が多少なりともその医師に対する評価を左右する傾向がある事は否めない。
新専門医制度のsub-specialty専門医については次回コラムで見ていきたい。
専門医資格が必要な医師求人情報、専門医資格が不必要な医師求人情報を医師転職コンシェルジュでは医師の方にご紹介しております。
転職をお考えの医師の方は、専門医資格の有無を問わずあなたのライフスタイルを充実させる事の出来る勤務先をご紹介出来るように尽力致しますので是非お問い合わせください。
医師登録はこちら
今回は若手医師の転職動機となるケースが多い「専門医取得」に関連する話題を取り上げたい。
ある程度自分が専門とする領域に関する診療は一通り経験して、症例数も増えてきたし医師としてやっていく自信もついてきたものの、今の勤務先病院では専門医を取得する事ができない、その為に専門医資格を取得可能な病院へ転職したいというご相談をいただく事はかなり多い。
専門領域によって様々な専門医資格が存在するが、
一例として消化器領域を取り上げると、その一つに日本消化器病学会の専門医制度がある。
この消化器病専門医は消化器外科や消化器内科の医師の他、放射線科や小児科の医師も取得を目指す事がある専門医資格である。
日本消化器病学会の専門医受験資格を最短で得る条件を学会のホームページから下記引用させていただく。
—以下引用—-
内科系(認定内科医資格取得者):
認定内科医資格取得に必要な内科研修(3年間)修了後、本学会認定の認定施設もしくは関連施設における満3年以上の消化器臨床研修が終了してからとなります。すなわち、医師免許取得されて7年目に受験可能となります。
外科系(外科専門医資格取得者):
外科専門医予備試験受験資格に必要な所定の外科臨床研修(4年間)修了後、本学会認定の認定施設もしくは関連施設における満2年以上の消化器臨床研修が終了してからとなります。すなわち、 医師免許取得されて7年目に受験可能となります。
なお、日本外科学会の移行措置もしくは特別措置にて外科専門医資格を取得したものにおいては、医師免許取得後の4年間の外科臨床研修を予備試験受験資格に必要な所定の外科臨床研修とみなします。
—引用終わり—
この中にある「本学会認定の認定施設もしくは関連施設」というものが今回話題に取り上げるメインテーマである。
専門医取得を目指す医師にとっての転職候補先病院は必然的にこの「認定施設」もしくは「関連施設」に限定される訳であるから地域が決まれば施設数は自ずと絞られてくる。
しかし、「認定施設」もしくは「関連施設」とあるが、一体この「認定」と「関連」という二つの施設の違いは何なのか??
専門医取得を目指す医師としては気になるところだろう。
結論から申し上げると、これも学会ホームページにその答えが記載されている。
認定施設及び関連施設の条件
◎「認定施設」認定を申請する診療施設は、次の条件を全て満たすことを要する。
・消化器系病床として常時30床以上有すること。
・指導医1名以上、専門医2名以上が常勤していること。
・指導医の責任の下に十分な指導体制がとれること。
・研修カリキュラムに基づく研修が可能であること。
・剖検室を有すること。但し、関連する剖検施設を含むものとする。
◎「関連施設」は、次の条件を全て満たすことを要する。但し、関連施設認定の申請は認定施設が行うこととする。
・消化器系病床として常時20床以上有すること。
・専門医1名が常勤していること。
・当該認定施設からの指導医が十分な指導体制がとれること。但し、原則として指導医1名に対し関連施設1ヵ所に限るものとする。
・研修カリキュラムに基づく研修が可能であること。
常勤指導医の有無や常勤専門医数の多寡といった違いのようで、確実に専門医を狙うならば、やはり認定施設から優先的に転職候補先として当てってゆくのが王道であろう。
あとは指導医が外科系医師(消化器外科医)なのか内科系医師(消化器内科医)なのかも指導を受ける上で大変重要な確認ポイントの一つと思われる。
一般論であるが自分と同じ専門領域の先生から指導を受ける事ができる施設を選ぶ方がベターであろう。
他にも消化器領域の専門医資格としてメジャーなものに日本消化器内視鏡学会の専門医資格などもあり、この専門医資格取得を目指す医師も多い。
本日は消化器領域を一例として取り上げたが、他の専門領域の専門医資格取得を目指す医師の方も各学会の認定施設、関連施設への転職を希望する場合、日々の診療や業務で忙しい中、独力で自分に合った施設探しをする事はなかなか大変な事だと思われる。
そんな時には是非、医師転職コンシェルジュの転職支援サービスをご活用いただければと思う。
医師転職コンシェルジュをご活用頂き、専門医取得やスキルアップの為の転職に成功された事例も一部ご紹介しておりますので、そちらもよろしければごらんください。
専門医資格取得、スキルアップ医師転職成功事例はコチラ
医師転職コンシェルジュにご登録いただいている先生方には優先的に好条件の医師募集案件をご案内させていただく他、先生ひとりひとりのご要望に応じたオーダーメイドサービスで転職を支援させていただきますので先ずは気軽にご希望をお知らせください。
転職希望の医師の方へ、医師登録はコチラ
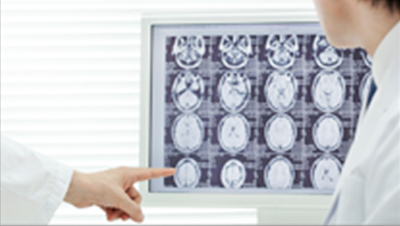
今回のコラムでは遠隔画像診断について少し見ていきたい。
放射線科(放射線診断)の医師にとっては働き方の選択肢が広がるという意味で今後の動向をwatchしていきたい分野のひとつであろう。
当サイトの、放射線科・画像診断の医師転職市場についても参考にして頂きたい。
インターネットやクラウドサービスの普及により、CTやMRI、PETなど放射線科領域の画像診断、読影業務は今や遠隔地(例えば自宅)に居ながら行う事も可能な時代になった。
CTやMRIを備えていても肝心の読影を行う放射線科医(常勤医)がいない医療機関は少なくない。或いは、より画像診断スキルの高い放射線診断専門医にしっかりと読影をしてもらいたいというニーズを持った医療機関もあろう。
現在(2015年2月1日時点)の放射線科専門医は6,159名(放射線治療専門医1,042名を含む)。
かたや、病院数はと言うと日本全国に8,500余りもあり、クリニックや健診機関を含めると放射線科専門医の数よりも遥かに施設数の方が多いというのが実情である。
更に放射線科専門医の都市部への偏在傾向も考慮すると、放射線科医の不足傾向は当面続くものと考えるのが妥当で、やはり遠隔画像診断の可能性(というよりも必要性と言う方がしっくりくるかもしれない)については、多くの医療機関において真剣に検討しておく必要があるのではないだろうか。
CTなどの医療機器を備える事は出来ても、放射線科の医師を確保する事はなかなか難しいという事がこの数字からも見えてくる。
因みに、モダリティ(modality)という言葉がある。
CTやMRI、エコーなどの医療用画像診断装置の総称として使われている言葉だが、DICOM(ダイコム)ファイルを生成するこれらモダリティ装置の種類はアルファベット2文字で定義するのが医療機器の開発現場において慣例となっているらしい。
これが医療現場でも一般化し(CTは元々2文字であるが)、MRIの事をMRと2文字に省略して使う事が多くなってきたのはそういう背景があるようである。
製薬会社の営業担当者もMR(Medical Representatives)である。略称は便利なようで少々ややこしい。会話の前後の文脈から同じMRでもどちらを指しているのか判るが、双方に正確な知識がない場合や素人(患者さんなど)に対しては、こういう業界特有の略称というものを安易に使ってしまうと混乱を招きかねない。
少し脱線したが話を戻そう。
さて、遠隔画像診断業務であるが、常勤の放射線科専門医を確保する事が難しい医療機関にとっては、最早無くてはならない分野である。
放射線科領域ではDICという言葉もよく耳にする。
DICはDiagnostic Imaging Center、つまり画像診断センターを意味しており、大病院はたいてい画像診断装置を備え、放射線科があるのでDIC機能を有していると言える。
また最近は放射線科クリニックなど地域において画像診断を専門に担うところも増えており、それ以外にもDIC業務(画像診断業務)を専門に扱う企業なども出てきている。
また、SMO(Site Management Organization)という業界も拡大している。
これは医療機関が製薬企業などから臨床試験(治験)を受託し、その業務の一部を外注するケースがあるが、その外注先(治験施設=病院を支援する機関)の事をSMOと呼んでいる。
このSMO施設においても読影業務は発生するのである。
現在の医療現場では臨床診断において画像診断というステップは必須のものとなっている。
そして、下記の3つの必要条件が揃えば、
場所を選ばずに画像診断業務ができる環境が整ってきたのが今という時代なのである。
・モダリティ装置(CT、MRなど)で撮影した画像データ
・読影を担う放射線科専門医(遠隔地でOK!)
・インターネット環境
子育て中や介護など様々な事情により常勤勤務が難しい医師にとって遠隔画像診断という分野は、時間に縛られる事無く、放射線科専門医としての読影スキル、画像診断スキルを活かす事が出来る魅力的な働き方のひとつと言えるだろう。
医師転職コンシェルジュでは、提携先の医療機関やDIC施設などと連携し、放射線科専門医の柔軟な働き方を応援し、読影業務の安定的確保やアルバイトの紹介、転職支援など様々なお手伝いをオーダーメイド対応させていただきます。
勿論、常勤で放射線科医(放射線診断医、放射線治療医)を求める案件も多数寄せられていますので、放射線科医で様々な働き方を模索している先生のニーズにもお応え致します。
放射線科医の先生からのお問い合わせをお待ちしております。
転職をご検討、またはアルバイトをお探しの放射線科医の先生は当サイトへ医師登録ください。